Полностью лапароскопическая заместительная пластика правого мочеточника участком подвздошной кишки (клинический случай).
И.Е.Хатьков, О.Э.Диланян, А.В.Касаикин, Д.Б.Родин, А.Н.Левковский.
Эндоскопическая хирургия
Представлен случай тотальной облитерации правого мочеточника и метод лечения: полностью лапароскопическая заместительная пластика правого мочеточника участком подвздошной кишки. Описана хирургическая техника, ее особенности.
Введение: Реконструкция мочеточников является сложной проблемой современной оперативной хирургии. Актуальность ее связана с частотой ятрогенных повреждений мочеточников в связи с расширением показаний к хирургическому лечению злокачественных новообразований органов малого таза, широким внедрением уретероскопических операций, частым применением агрессивной лучевой терапии. Представлен клинический случай хирургического лечения пациента с тотальной облитерацией мочеточника. В данной ситуации применяется заместительная пластика мочеточника участком подвздошной кишки, однако для этого приходится использовать довольно травматичные доступы: срединную лапаротомию или торакофренолюмболапаротомию, которые сопряжены с постоянным и не имеющим тенденцию к снижению количеством осложнений. Мы представляем вариант этот операции, выполненный полностью лапароскопическим доступом.
Представление клинического случая. Пациент: мужчина 60 лет с диагнозом тотальная облитерация правого мочеточника после ятрогенного повреждения во время контактной уретеролитотрипсии и последующего лапароскопического прямого уретеро-уретероанастомоза.
Рис. 1 УЗИ правой почки. |
Рис. 2 Антеградная пиелография и ретроградная уретерография. |
С целью сохранения функции правой почки и восстановления пассажа мочи проведена лапароскопическая пластики мочеточника участком подвздошной кишки.
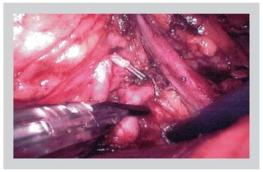
Описание операции: Пациент расположен на левом боку, с несколько опущенным головным концом. Для создания доступа поэтапно установлены 6 троакаров 10 мм. Выделена и вскрыта лоханка правой почки. На расстоянии 30 см от илеоцекального угла выделен и выкроен сшивающим аппаратом участок подвздошной кишки длиной 40 см, мобилизована брыжейка последнего. Целостность тонкой кишки восстановлена посредством аппаратного анастомоза бок в бок. Выкроенный сегмент подвздошной кишки промыт раствором антисептика, интубирован мочеточниковым катетером типа «pig tail» 8 Ch, проведен в правый боковой канал под купол слепой кишки, ориентирован изоперистальтически.
Рис. 3 Выделение лоханки правой почки. |
Рис. 4 Изолирование участка подвздошной кишки |
Наложен анастомоз проксимального конца тонкой кишки с лоханкой правой почки. Вскрыта париетальная брюшина над мочевым пузырем. Мобилизована верхняя, передняя и боковые стенки мочевого пузыря. Сформирована задняя губа кишечно-пузырного анастамоза. Цистостомия. Через цистостомическое отверстие проведен катетер Фолея № 18 и дистальный конец мочеточникового интубатора, фиксированы узловыми швами к коже.
Рис. 5 Формирование илео-лоханочного анастомоза. |
Рис. 6 Формирование илео-мочепузырного анастомоза |
Баллон катетера Фолея раздут на 10 мл. Париетальная брюшина, покрывающая мочевой пузырь фиксирована узловыми швами к m. Ileopsoas dex. Сформирован кишечно-мочепузырный анастомоз справа. Контроль герметичности анастомоза – анастомоз герметичен.
Результаты: Длительность операции – 7,5 часов. Интраоперационное кровотечение составило около 75 мл. Пациент активизирован на 1-е сутки после операции. Кишечник заработал к концу 1-х суток после операции. В послеоперационном периоде не возникла необходимость в применении наркотических анальгетиков. По данным антеградной пиело-неоуретерографии через 5 дней после операции – неоуретер проходим. Последовательно удалены дренажи, катетер “pig tail”, нефростома, цистостома. Пациент выписан на 27-е сутки после операции, что связано с обострением хронического пиелонефрита.
Рис. 7 Внутривенная урография после удаления дренажей и стента |
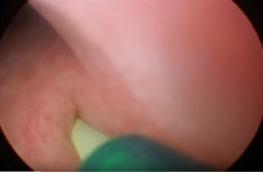
Рис. 8 Цистоскопическая картина устья неоуретера |
Заключение. Хирургическое лечение тотальной облитерации мочеточника традиционным «открытым» способом сопровождается значительным количеством осложнений, связанных с травматичностью доступа (срединной лапаротомии или торакофренолюмболапаротомии). Это воспалительные процессы брюшной полости, брюшной стенки и грудной клетки, значительная кровопотеря, динамический парез кишечника, необходимость применения наркотических анальгетиков, невозможность ранней активизации пациента, уродливые шрамы. Эндовидеохирургический доступ позволяет значительно снизить количество этих осложнений, однако при поиске в базе данных Pubmed и доступной литературе нам не удалось обнаружить данные о проведении аналогичных операций полностью лапароскопическим доступом. Представленный клинический случай демонстрирует, что полностью лапароскопический доступ может быть хорошей альтернативой «открытым» хирургическим доступам при проведении заместительной пластики мочеточника изолированным участком подвздошной кишки.